Was unsere Patienten sagen
Liebes Team
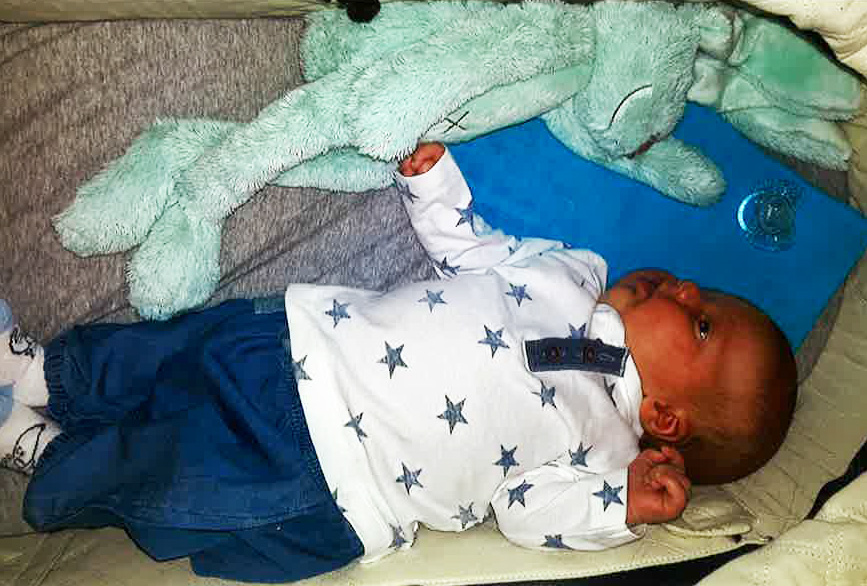
Wir möchten uns auf diesem Weg bei Ihnen allen bedanken für unsere J. Trotz aller Umstände haben wir uns sehr wohl gefühlt. Uns unser kleiner Schatz wiegt alles auf. Ganz besonderen Dank auch an Fr. Dr. Fischlmeier, die uns so kompetent und liebevoll betreut hat. Familie R.1A
Alles 1A! Spitzen Team!!Super Team
Freundlich, kompetent, zuversichtlich, einfühlsamHoffnung für Männer ohne Spermien
Dies nennt man „Azoospermie“. Hier wiederum unterscheidet man zwischen „Verschluss - Azoospermie“ (also wenn ein Verschluss der ableitenden Samenwege aus dem Hoden besteht, sei es von Natur aus als Fehlbildung oder nach durchgemachten Entzündungen und schließlich durch Samenleiter-Unterbindung, selbst gewählt und später vielleicht bereut), oder einer „Produktions - Azoospermie“, also wenn im Hoden keine Spermien produziert werden.Sehr leicht kann man zwischen beiden Formen mit Hilfe eines Hormonstatus unterscheiden, denn beim Fehlen jeglicher Samenproduktion verhalten sich die männlichen Hormone ähnlich jenen einer Frau nach dem Wechsel (das Hypophysen - Hormon FSH ist unter anderem deutlich erhöht).Während die Verschluss - Azoospermie bei Kinderwunsch für uns fast nie ein Problem darstellt (man macht eine Hodenpunktion zur Spermiengewinnung und findet fast immer brauchbare Spermien für die ICSI, also der Injektion von Spermien in die inzwischen entnommenen Eizellen der Partnerin zur Befruchtung), ist die Produktions - Azoospermie ein großes Problem, an dem bereits seit fast 20 Jahren intensiv vorwiegend im Labor und in Tierversuchen geforscht wird. Die Ursachen eines gravierenden Produktions - Mangels sind nämlich mannigfaltig und umfassen genetische und angeborene Gründe, entzündliche Erkrankungen (zum Beispiel Mumps, als immer noch relativ häufige Ursache) und Schädigungen durch zellgiftige Substanzen, z. B. Chemotherapien. Hier gibt es allerdings die gute Möglichkeit der Kryo - Konservierung von Spermien oder Hodengewebe vor solch einer Therapie.Selbstverständlich bieten wir am WIF diese Möglichkeit an und haben daher immer wieder Patienten, die sich Spermien oder Hodengewebe einfrieren lassen. Auch bei Knaben, welche sich einer Krebstherapie durch Chemo oder Strahlen unterziehen müssen, würden wir das rechtzeitige Einfrieren von Hodengewebe vor solch einer Therapie empfehlen; hier wäre die Information der Eltern wichtig, dass es diese Möglichkeiten gibt.Nach neuesten Forschungen hält sich das eingefrorene Gewebe über Jahre und Jahrzehnte und es wurde sowohl im Tierversuch als auch beim Menschen solches Gewebe erfolgreich wieder eingesetzt (re-implantiert) mit wieder einsetzender Spermien - Produktion. Das Einsetzen kann direkt in den Hoden erfolgen oder unter die Haut, z. B. am Unterarm. Durch Punktion können dann einige wenige Spermien gewonnen werden, die wiederum für eine künstliche Befruchtung von Eizellen der Partnerin geeignet sind.Andere Versuche, wie Vorstufen von Spermien (so genannte Spermatiden) in Eizellen zu injizieren um so zur Nachkommenschaft zu verhelfen sind, muss man leider sagen, kläglich gescheitert - es gibt weltweit kaum erfolgreiche Behandlungen. Ebenso gescheitert sind bis jetzt Versuche künstliche Spermien zu erzeugen. Der theoretische Ansatz wäre ja nicht schlecht: man müsste nur den doppelten Chromosomensatz einer Körperzelle halbieren können, um eine Geschlechtszelle zu erzeugen (so genannte Haploidisierung).Man versuchte dazu eine Technik, welche dem Klonen sehr ähnlich ist, nämlich die Aufteilung einer somatischen Zelle, also Körperzelle in einer entkernten Spender-Eizelle. Diese Technik ist jedoch weltweit in den meisten Ländern verboten und hat dort wo sie versucht wurde nicht wirklich gut funktioniert: die Chromosomen ließen sich nie ganz genau und regelmäßig aufspalten und somit waren diese Experimente Geschichte.Wir am WIF raten in solchen Fällen „wo gar nichts mehr geht“ zur Insemination mit Fremdsamen, welche wir in Zusammenarbeit mit seriösen Spendern und einer renommierten Samenbank durchführen. Doch die Entscheidung dazu obliegt ganz dem Paar und ist oft nicht leicht. Deshalb bieten wir auch vor solch einem Schritt eine psychologische Beratung an.Liebes Team vom Wunschbabyzentrum!
Dank Ihrer Hilfe feiern wir heuer Weihnachten schon zu viert. Noch einmal vielen Dank, jetzt sind wir komplett und sehr glücklich. Familie D.Lesen Sie mehr

IVF - In Vitro Fertilisation (Künstliche Befruchtung)
Was ist eine IVF und wie ist der Ablauf einer IVF?
Bei der IVF-Methode werden einige 100.000 Spermien jeweils zu einer Eizelle dazugegeben. Das beste Spermium sucht sich dabei den Weg in die Eizelle selbst.
Indikation
Bei einem Verschluss der Eileiter, bei Endometriose oder beim PCO-Syndrom und unter der Voraussetzung eines normalen Samenbefundes beim Mann ist in der künstlichen Befruchtung die konventionelle IVF Methode der Wahl.
Erfolgschancen
Die Chance mit Hilfe einer IVF-Behandlung schwanger zu werden liegt bei 30–40 Prozent pro Zyklus, abhängig von Alter des Patientenpaares, hormoneller Ausgangssituation, Grunderkrankungen (Diabetes mellitus, Bluthochdruck, ...) und Lifestylefaktoren (Übergewicht, Stress, Nikotinabusus, übermäßiger Alkoholkonsum, ...).
Wie IVF funktioniert
Eine IVF Behandlung erfolgt in der Regel in folgenden sieben Schritten:
- Hormonelle Stimulation der Eierstöcke
- Eizellentnahme
- Samengewinnung
- Die Befruchtung mittels IVF
- Der Embryotransfer
- Assisted Laser Hatching
- Einnistungsphase
1. Hormonelle Stimulation der Eierstöcke
Eine IVF- (In-Vitro-Fertilisation) oder ICSI-Behandlung (Intrazytoplasmatische Spermieninjektion) wird, bis auf wenige Ausnahmen, nach hormoneller Stimulation der Eierstöcke durchgeführt.
Ziel einer Hormontherapie ist es, mehrere Follikel (Eibläschen) auf beiden Eierstöcken zeitgleich heranwachsen zu lassen, um mehrere befruchtungsfähige Eizellen zu gewinnen.
Eine Vorbereitungsphase ("Down Regulation") soll den Körper auf die eigentliche Stimulation einstimmen, in dem die körpereigene Hormonproduktion bzw. -ausschüttung unterdrückt wird. Diese sogenannte "Down Regulation" kann entweder durch tägliche Injektionen unter die Haut (subcutan) oder orale Einnahme bestimmter Medikamente erfolgen. Dies hat den Vorteil, dass die Stimulationsphase von außen besser steuerbar wird.
Zur anschließenden Stimulation der Eierstöcke (Ovarien) werden FSH (follikelstimulierendes Hormon) und LH (luteinisierendes Hormon) in ihrer Reinform oder als Kombinationspräparat verwendet. Während der Hormonbehandlung wird täglich, immer zur selben Tageszeit, eine bestimmte Menge dieser Hormone (abhängig von Alter, Gewicht etc.) in Form von subcutanen Injektionen verabreicht.
Die Anwendung dieser Medikamente wird zu Beginn der Behandlung genau erklärt und demonstriert und kann von der Patientin selbst oder vom Partner durchgeführt werden, wodurch keine täglichen Arztbesuche notwendig sind.
Durch engmaschige Ultraschalluntersuchungen wird nun die Anzahl der Eibläschen, deren Wachstumsverlauf und der Aufbau der Gebärmutterschleimhaut genau beobachtet. Haben die Eibläschen eine bestimmte Größe erreicht, wird der Eisprung durch die Verabreichung des Hormones hCG (humanes Choriongonadotropin) medikamentös ausgelöst. Damit kann der optimale Zeitpunkt, kurz vor dem Eisprung, für die Eizellentnahme festgelegt werden.
2. Die Eizellentnahme
36 Stunden nach der "eisprungauslösenden Spritze" werden die Eizellen transvaginal (durch die Scheide) ultraschallgezielt entnommen. Mit einer Nadel werden die Eibläschen unter Ultraschallsicht fokussiert, punktiert und die Follikelflüssigkeit samt der darin enthaltenen Eizelle abgesaugt.
Anschließend werden die Eizellen unter mikroskopischer Sicht aus dieser Flüssigkeit isoliert, in ein spezielles Nährmedium überführt und in einem Brutschrank bei 37°C inkubiert.
Die Follikelpunktion dauert durchschnittlich 5–15 Minuten, abhängig von der Anzahl der Eibläschen. Um den Eingriff zu erleichtern, erhalten unsere Patientinnen eine Kombination aus Schlaf- und Schmerzmittel. Die Follikelpunktion erfolgt ambulant und es ist lediglich eine Beobachtungszeit von 1 bis 2 Stunden in unseren Ruheräumen notwendig.
3. Die Samengewinnung
Die Samengewinnung erfolgt durch Masturbation nach 2–3-tägiger Karenz (kein Samenerguss) am Tag der Eizellentnahme. Dies ist "auf Befehl" oder unter Zeitdruck und Stress nicht immer leicht, daher besteht in Ausnahmefällen auch die Möglichkeit, die Samenprobe von zuhause mitzubringen, wobei zu beachten ist, dass der Zeitraum zwischen Samengewinnung und Abgabe der Samenprobe im Institut zwei Stunden nicht überschreiten darf.
4. Die Befruchtung - Methode Konventionelle IVF
Die Befruchtung der entnommenen Eizellen erfolgt noch am selben Tag.
Dazu werden die Spermien, nach einer speziellen Aufbereitungstechnik, mit den Eizellen in einem Schälchen zusammengebracht. Der Befruchtungsvorgang erfolgt auf "natürliche" Art und Weise.
Am nächsten Tag wird unter mikroskopischer Sicht kontrolliert, wie viele der Eizellen tatsächlich Zeichen einer stattgefundenen Fertilisierung (zwei Vorkerne = Pronuclei und zwei Polkörper) aufweisen.
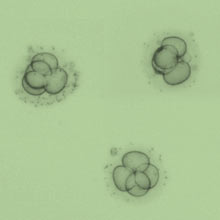
5. Der Embryotransfer
2–5 Tage nach der Befruchtung werden 2–3 Embryonen mit Hilfe eines dünnen flexiblen Kunststoffschlauches (Katheter) unter Ultraschallsicht in die Gebärmutter eingebracht.
An welchem Tag nun der Embryotransfer stattfindet, ist abhängig von der Anzahl der befruchteten Eizellen. Sind 1–4 Eizellen befruchtet, werden diese meist 2–3 Tage nach der Punktion wieder in die Gebärmutter eingesetzt. Während dieser Zeit werden die Embryonen täglich in ihrer Entwicklung (Zellteilung) beobachtet und nach bestimmten Kriterien wie Zellteilungsrate und Regelmäßigkeit der Zellteilung beurteilt. Für den Transfer werden die qualitativ besten Embryonen ausgewählt.
Bei fünf oder mehr Embryonen wird ein Transfer am 5. Tag nach Befruchtung, ein sogenannter Blastozystentransfer, angestrebt. Ein Blastozyst ist das am weitesten entwickelte Embryonalstadium, das außerhalb des Körpers erzielt werden kann. Sind mehr als für den Embryotransfer vorgesehene qualitativ gute Embryonen vorhanden, können diese kyrokonserviert (in flüssigem Stickstoff eingefroren) werden.
Das Einbringen der Embryonen dauert nur wenige Minuten und verläuft im allgemeinen schmerzlos.
Anschließend empfehlen wir unseren Patientinnen, sich 20–30 Minuten in unseren Ruheräumen zu entspannen.
6. Assisted Laser Hatching (ALH), "Schlüpfhilfe"
Die Eizelle bzw. der Embryo ist von einer festen Hülle umgeben, der sogenannten Zona pellucida. Wenn der Embryo im Laufe seiner Entwicklung das Blastozystenstadium erreicht, muss er aus dieser Hülle schlüpfen, um sich in der Gebärmutter einnisten zu können. Manchmal ist diese Hülle jedoch "verhärtet" oder überdurchschnittlich dick, was eine Einnistung erschwert oder sogar unmöglich macht. In diesen Fällen wird mittels Laser die Zona pellucida eingeritzt bzw. ausgedünnt, um dem heranwachsenden Embryo das "Schlüpfen" und somit auch die Einnistung zu erleichtern bzw. zu ermöglichen.
7. Einnistungsphase (Lutealphase)
Mit der Eizellentnahme beginnt die 2. Zyklushälfte, die sogenannte Gelkörperphase.
In dieser Phase wird die körpereigen Gelbkörperhormonproduktion medikamentös unterstützt, wodurch die Gebärmutterschleimhaut (Endometrium) auf die Einnistung des Embryos optimal vorbereitet wird. Die in der Lutealphase verwendeten Medikamente können in Form von intramusculären Depotspritzen, subcutanen Injektionen, Tablettenform oder als Vaginalzäpfchen verabreicht werden.
Zwei Wochen nach Befruchtung der Eizellen kann frühestmöglich eine Schwangerschaft durch Nachweis des Schwangerschaftshormons hCG im Blut oder im Harn erwiesen werden.
Bei nachgewiesener Schwangerschaft wird die Unterstützung der Lutealphase bis zur 12. Schwangerschaftswoche fortgesetzt.